Muchas de estas muertes coronarias se producen en la fase de descompensación de la enfermedad arterioesclerótica coronaria que conocemos como Síndrome Coronario Agudo (SCA). La morbimortalidad y/o gravedad asociada al mismo depende, de manera muy importante, de que durante el mismo se produzca o no necrosis miocárdica. Para el diagnóstico de la necrosis miocárdica, la sintomatología clínica y los hallazgos electrocardiográficos son importantes, pero en numerosas ocasiones el diagnóstico de certeza se basa en los resultados del análisis de marcadores biológicos de la misma.
El conocimiento acabado de ello modificó científicamente el concepto de Infarto Agudo de Miocardio (IAM) por la Organización mundial de la Salud (OMS). Hasta hace una década, la medida de los marcadores biológicos de necrosis miocárdica se limitaba a la valoración de la actividad catalítica de la Creatincinasa total (CK) o la de su isoenzima más cardioespecífica, la Creatincinasa MB (CK-MB). Sin embargo, ninguno de estos dos marcadores clásicos satisface de manera adecuada la especificidad diagnóstica que las nuevas necesidades clínicas han ido requiriendo con el tiempo.
Un hecho trascendental como la redefinición de Infarto Agudo de Miocardio posicionó a los marcadores bioquímicos de necrosis miocárdica de manera diferente a la hora del diagnóstico. Teniendo en cuenta ello, es que también las exigencias metodológicas deben ser otras. Consideremos entonces que allá por la década del 70 la OMS establecía que para diagnóstico de infarto era menester cumplir con tres ítems:
1) Dolor torácico,
2) Alteraciones electrocardiográficas
3) Incremento sérico y/o plasmático de marcadores cómo CK y CK MB.
Sin embargo hoy se sabe que más del 30% de los pacientes infartados no presentan alteraciones del segmento ST.
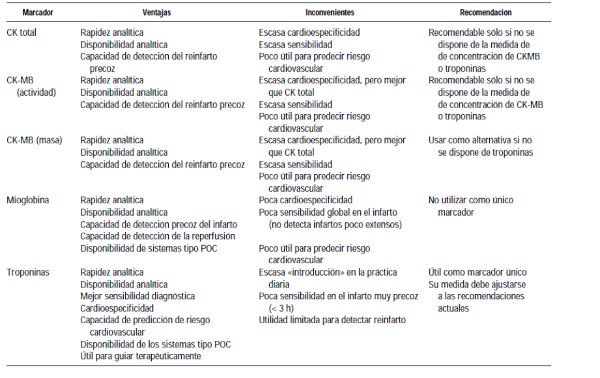
Sabemos también que la CKMB es precoz, pero no específica y que la medida de las Troponinas cardíacas (Tn) constituye el pilar diagnóstico sobre el que se apoya la gestión clínica, la estratificación del riesgo y el tratamiento de muchos SCA.
Ha habido una evolución bioquímica de marcadores inespecíficos y poco sensibles (CK total GOT, LDH) hasta los actuales, es decir lo que se pretende es determinar pequeñas extensiones de necrosis miocárdica con gran sensibilidad y sería menester encontrar marcadores de isquemia de la misma envergadura.
Ventajas y desventajas de marcadores de necrosis miocárdica
Concepto de “ruido de fondo” biológico y metodológico
Se denomina así a aquel motivo ya sea fisiológico o patológico que lleva al incremento de un marcador que no es del todo cardioespecífico, por lo que sería imposible discriminar una verdadera necrosis miocárdica.
En el caso de la CK-MB, que si bien está en un 20% o menos en músculo cardíaco y obviamente es más cardioespecífica que la CK total, también la encontramos en músculo esquelético, por lo que otras patologías como miopatías y/o el aumento de ejercicio físico podrían llevar a su incremento. De allí a que también se considere que en todos los casos es conveniente informar relación de actividad enzimática entre CK total y CKMB.
Metodológicamente hablando; la presencia de macrocinasas aumentarían su actividad sin que ello signifique necrosis miocárdica y dicha interferencia confundiría el diagnóstico. En el caso de las troponinas las posibilidades de ruidos de fondo, más que obedecer a motivos no cardíacos obedece, debido a su cardioespecificidad, a condiciones metodológicas.
Con ésta cardioespecificidad miocárdica es factible reconocer «necrosis miocárdica mínimas», hecho que ha ampliado la capacidad diagnóstica de este marcador. Así puede reconocerse la existencia de infartos de miocardio en los pacientes con angina inestable clásica que no son reconocibles utilizando otros marcadores de necrosis miocárdica.
Cinética de liberación de Troponina
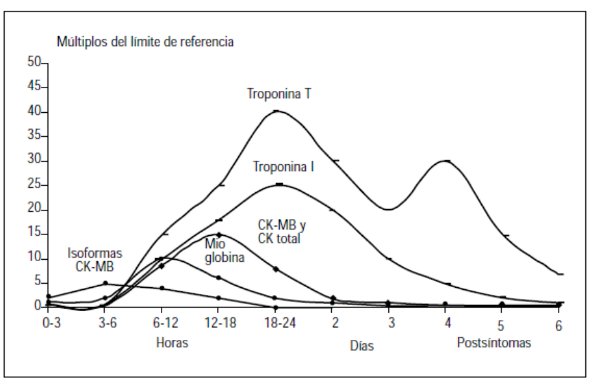
Frente a un proceso de necrosis miocárdica, la troponina cardíaca se detecta en el plasma a partir de las 4-6 h del inicio de los síntomas. La cinética de liberación de Troponina T (TnTc) y Troponina I (TnIc) es diferente. La TnTc tiene un máximo inicial a las 12 h de los síntomas, seguida de una meseta hasta las 48 h y una descenso gradual hasta los 10 días, que permite el diagnóstico subagudo del infarto; no obstante, la detección de concentraciones aumentadas en el plasma (que es variable entre los 7 y los 21 días) depende de la extensión del IAM. La TnIc presenta una dinámica semejante, pero con un máximo de menor magnitud y un tiempo de retorno a la normalidad más corto que el de la TnTc pero que, al igual que ésta, depende de la extensión del IAM.
Evolución en el tiempo de marcadores bioquímicos post necrosis miocárdica
Ruido de fondo, exigencias metodológicas e interpretación de los resultados
La elevada imprecisión analítica, asociada a la detección de muy bajas concentraciones de troponina cardíaca, constituye una causa de pérdida de sensibilidad diagnóstica de su medida. Los valores detectables en sujetos de referencia son variables método a método. En consecuencia, el tipo de troponina cardíaca que se mide y el método empleado para ésta son fundamentales para la interpretación de los resultados obtenidos de los mismos.
Se redefinió el nuevo concepto de IAM a fines de los 90, comienzos del 2000 por la European Society of Cardiology y la American College of Cardiology. Allí se estableció que cualquier valor de troponina, obtenido en el contexto de un síndrome isquémico, que sea superior al percentil 99 de una población de referencia, definiría un IAM siempre que este valor se haya obtenido con una imprecisión analítica interserial no superior al 10%. En un paciente con isquemia miocárdica el aumento de troponina define IAM aún sin aumento de CKMB. Sí ésta última fuese valorada como CK Masa deberá duplicar la referencia una vez o elevarse por encima del referencial dos veces. Mientras que es muy importante destacar que un aumento del troponina fuera del contexto de la isquemia define necrosis miocárdica pero no IAM, por ende podría corresponder a otra anomalía cardíaca.
Causas de posible aumento de troponina:
- Infarto de miocardio
- Traumatismos
- Contusión miocárdica
- Marcapasos
- Cirugía cardíaca
- Insuficiencia cardíaca
- Miocardiopatía hipertensiva
- Hipotensión
- Taqui o bradiarritmia aguda
- Embolismo pulmonar
- Miocardiopatía asociada a insuficiencia renal aguda
- Diabetes Mellitus
- Coma mixedematoso
- Miocarditis
- Postangioplastía
- Sepsis
- Amiloidosis
- Enfermedad neurológica aguda
Mientras más diversidad metodológica existe en la valoración de troponinas, menor es la posibilidad de un solo valor de referencia para establecer necrosis miocárdica y esto es lo que ocurre con Troponina I dónde hay más de 10 métodos y los valores difieren de acuerdo al instrumento empleado para su medición, condicionando una exigencia grande para fabricantes.
Por otro lado la International Federation of Clinical Chemistry and Laboratory Medicine (IFCC) añade que, para evitar interferencias por posibles efectos no específicos, los límites de detección de los análisis deben ser, aproximadamente, 5 veces inferiores a los límites de decisión clínica obtenidos utilizando el criterio señalado con anterioridad.
Finalmente determinaciones seriadas de TnT entre las 0 y las 4 h del ingreso permiten reconocer al 96,5% de los pacientes con IAM sin elevación del segmento ST. La troponina cardíaca puede aportar importante información pronóstica, a corto y largo plazo, de las complicaciones cardiovasculares graves (muerte/infarto/necesidad de revascularización urgente) que puede presentar un paciente tanto para Troponina T cómo I. Este incremento en el riesgo de complicaciones cardiovasculares en los pacientes, asociado a concentraciones aumentadas de troponina cardíaca, es independiente de otras variables de riesgo: cambios en el ECG y la concentración aumentada de los marcadores de inflamación.
Bibliografía: [REV. MED. CLIN. CONDES – 2015; 26(2) 133-141] y REV ESP CARDIOL 2003; 56 (7): 703-20
Autor: Dra. Judith Márquez
Fuente: Fares Taie Instituto de Análisis