Resumen
- El síndrome metabólico es un conjunto de factores de riesgo cardiometabólico y enfermedades asociadas con alto riesgo de enfermedad cardiovascular y diabetes tipo 2.
- La etiología subyacente de este síndrome ha sido objeto de mucho debate. Más recientemente el interés se centró sobre la participación del sistema circadiano, un importante regulador de casi todos los aspectos de la salud y el metabolismo.
- Se ha implicado al síndrome circadiano en varias enfermedades crónicas, entre ellas la diabetes tipo 2 y la enfermedad cardiovascular.
- En la actualidad hay evidencia creciente que conecta los desórdenes del ritmo circadiano con los componentes del síndrome metabólico, pero también con sus principales enfermedades asociadas, como los trastornos del sueño, la depresión, el hígado graso y la disfunción cognitiva.
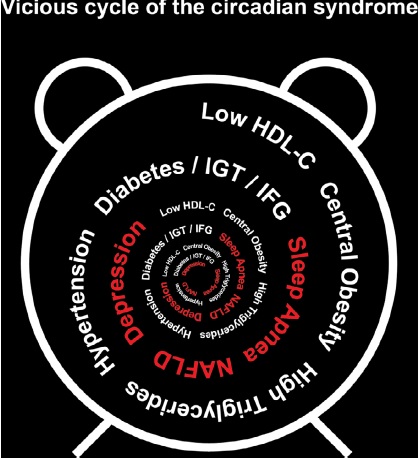
- Los autores proponen que el desorden circadiano podría ser un importante factor etiológico subyacente del síndrome metabólico y se sugiere llamarlo ‘síndrome circadiano’.
Introducción
> Reloj circadiano y desorden metabólico
El sistema circadiano es el principal regulador de casi todos los aspectos de la salud y el metabolismo. El cerebro humano tiene un “reloj corporal” maestro que se encuentra en el núcleo supraquiasmático del hipotálamo y determina nuestros ritmos diarios, fenómeno también descrito en casi todos los organismos vivientes.
Este reloj maestro regula el metabolismo corporal a través del control de las funciones corporales, la sincronización de los relojes periféricos en casi todas las células del cuerpo, entre ellas los tejidos principales como el corazón, el hígado, el músculo y el tejido adiposo.
La luz es el principal estímulo que influye sobre el reloj circadiano maestro, activando o desactivando los genes que controlan la función del reloj interno de cada persona. Otros factores ambientales son el cambio de temperatura y el consumo de alimentos, que afectan principalmente a los relojes periféricos.
Una perspectiva general importante la constituye la creciente epidemia global de diabetes mellitus tipo 2 (DMT2) y de enfermedad cardiovascular (ECV) frente a los enormes cambios producidos en Occidente en las décadas recientes con la globalización y la modernización.
Entre ellos se encuentran los cambios en la exposición a la luz debidos al extenso uso de la luz artificial, la temperatura ambiental controlada, la disponibilidad constante de alimentos, el estrés social y laboral, el creciente trabajo por turnos, el vuelo en jets con cambios en las zonas horarias y los cambios en la alimentación. En vista de esto se sugirió que los trastornos del ritmo circadiano resultantes podrían contribuir de manera importante en las epidemias globales contemporáneas de DMT2, ECV y obesidad.
| El sistema circadiano regula la expresión de los genes, la liberación de diversas hormonas, la temperatura corporal, el patrón de actividad, el gasto de energía y otras funciones corporales importantes. Es por estos motivos que interesa sobremanera la relación de la alteración circadiana con el metabolismo de la glucosa y de otros componentes del síndrome metabólico. |
> Componentes del síndrome metabólico y desorden circadiano
El síndrome metabólico, el grupo de factores de riesgo cardiometabólico y enfermedades asociadas, es responsable de grandes costos sanitarios y socioeconómicos, debido principalmente a la morbimortalidad resultante por enfermedades no trasmisibles, entre ellas obesidad, DMT2, ECV, cáncer y trastornos del estado de ánimo. Se asocia con frecuencia con otras enfermedades, como trastornos del sueño y depresión, trastornos cognitivos e hígado graso no alcohólico (HGNA).
La alteración de los ritmos circadianos se ha asociado con obesidad, DMT2, ECV e hipertensión, todos componentes del síndrome metabólico. Los trabajadores por turnos o las personas que duermen mal son más propensos a sufrir obesidad y DMT2 debido a alteración del reloj circadiano.
Se debate sobre la existencia de una etiología subyacente común que explicaría este agrupamiento de determinantes de riesgo cardiometabólico y las enfermedades asociadas. Hay numerosas hipótesis al respecto, pero escaso consenso sobre la etiología. Los autores de ese trabajo proponen el concepto de síndrome circadiano como el síndrome metabólico o más.
En su trabajo de 2011 ‘The Metabolic Syndrome: time to get off the merry-go-round’, Gerry Reaven acordó con la crítica del síndrome que efectúan Zimmet y col, debido a la falta de homogeneidad de los componentes del síndrome, sus criterios diagnósticos y puntos de corte y la cantidad de componentes necesarios para el diagnóstico.
Cuestionó el valor del síndrome metabólico para identificar personas aparentemente sanas, pero con aumento del riesgo de ECV y DMT2. Argumentó que, de toda la vasta información publicada sobre el síndrome metabólico muy poca había proporcionado nuevos conocimientos fisiopatológicos y no apoyó la utilidad de este síndrome como categoría diagnóstica. Reaven refuerza así los argumentos de los autores para crear el síndrome circadiano.
Al incluir las enfermedades como nuevos componentes e incorporar la función del sistema circadiano, tenemos una base etiológica mucho más sólida. Además, proporciona un constructo fisiopatológico más lógico y una plataforma clínica para la intervención y prevención de una diversidad de enfermedades no trasmisibles y no solo la ECV y la DMT2.
Más recientemente se sugirió que la epigenética participa como conductora del conjunto cardiometabólico. La metilación del ADN es el mecanismo por el que factores como la alimentación y el ejercicio pueden modificar la predisposición genética a la enfermedad.
Repasando la metilación del ADN en trastornos metabólicos, Barries y Zierath observaron que es una importante modificación epigenética que controla la expresión de los genes en los estados fisiológicos y patológicos. Señalaron que trastornos metabólicos como la diabetes y la obesidad se asocian con alteraciones profundas de la expresión de los genes a través de la metilación del ADN causada por factores genéticos y ambientales.
Cambios epigenéticos como la metilación del ADN y la modificación de las histonas se pueden transmitir a través de las generaciones, ya sea directamente, al persistir a través de la meiosis o indirectamente a través de la replicación en la generación siguiente de las condiciones ambientales en las que se produjo el cambio epigenético. Además, el medio ambiente actual aumenta el riesgo de enfermedades metabólicas crónicas y ECV. Los procesos epigenéticos son un mecanismo clave que altera la susceptibilidad individual al desarrollo de enfermedades no trasmisibles como la DMT2 y la ECV.
> El síndrome metabólico: controversia sobre su importancia y su definición
El término síndrome metabólico sigue siendo el más aceptado para describir este conjunto de factores de riesgo de ECV relacionados metabólicamente a pesar de firmes intentos de descartarlo como entidad clínica.
En 2005, una declaración conjunta de la American Diabetes Association (ADA) y la European Association for the Study of Diabetes (EASD) ‘The Metabolic Syndrome: time for a critical appraisal’ afirmó que la definición del síndrome metabólico era poco precisa, que no había certeza con respecto a su patogénesis y que se dudaba acerca de su valor como marcador de riesgo de ECV.
Señalaron también la falta de demasiada información importante como para que se lo considerara como un síndrome.
Independientemente de esto, diferentes organizaciones propusieron componentes y criterios diagnósticos contradictorios para el síndrome metabólico en las últimas décadas. Se creó así mucha confusión, afectando adversamente los intentos de obtener consenso universal sobre el tema.
En 2009, un consorcio formado por las siguientes instituciones: International Diabetes Federation (IDF), Task Force on Epidemiology and Prevention, National Heart, Lung, and Blood Institute, American Heart Association, World Heart Federation, International Atherosclerosis Society e International Association for the Study of Obesity, emitió una declaración conjunta, ‘Harmonizing the Metabolic Syndrome’. El objetivo fue proporcionar la base para confirmar los componentes clave que definían al síndrome metabólico.
Llegaron a la conclusión de que existe un conjunto de factores de riesgo para la ECV y la DMT2, que se conoce como síndrome metabólico. Estos factores de riesgo son hipertensión, dislipidemia (aumento de los triglicéridos y disminución del colesterol de las lipoproteínas de alta densidad, aumento de la glucosa en ayunas y obesidad central. Agregaron que se debería emplear un solo conjunto de puntos de corte para todos los componentes excepto la circunferencia de la cintura.
Sin embargo todavía quedaba la incertidumbre sobre la existencia de una característica etiológica común y central para explicar el agrupamiento de estos factores de riesgo y además las enfermedades asociadas como los trastornos del sueño, la depresión y el HGNA.
Esto proporciona las bases para la propuesta sobre la evidencia que relaciona no solo el agrupamiento cardiometabólico, sino también sus enfermedades asociadas. Cada vez más investigaciones las asocian con alteraciones del ritmo circadiano y la epigénetica.
> Alteración circadiana y asociaciones con factores de riesgo
Aquí se analizan los datos de investigaciones acerca de los componentes de riesgo y las comorbilidades (Cuadro).
Cuadro. Componentes relacionados con el aparato cardiovascular
| Relacionados con el aparato cardiovascular | ArritmiasInicio de infarto de miocardioMuerte súbita de causa cardíaca |
| Hipertensión | Ausencia de declinación nocturna de la presión arterial |
| Lípidos | Alteración de la homeostasis de los lípidos |
| Obesidad | Alteración del ritmo diurno de la grasa adiposa |
| Glucemia | Alteración de los ritmos diarios de la glucemia e intolerancia a la glucosa |
| Hígado graso | Alteración de la acumulación de triglicéridos, inflamación, estrés oxidativo y disfunción mitocondrial |
| Depresión | Aumento de la tasa de depresión |
| Trastornos del sueño | Pérdida de sueño y sueño fuera de los tiempos normales |
Se notificaron oscilaciones circadianas para la regulación fisiológica de las ECV, entre ellas la frecuencia cardíaca y la presión arterial, para enfermedades cardíacas como las arritmias y hay asimismo variación circadiana en el inicio del infarto de miocardio y la muerte súbita cardíaca.
Estudios en seres humanos y en animales sugieren que los relojes circadianos no solo son importantes conductores de los ritmos en la fisiología y la patología de la ECV, sino también en la prevención y el tratamiento de enfermedades.
La base es la estrecha asociación entre obesidad, diabetes mellitus y ECV como componente clave del síndrome metabólico, así como los efectos directos que el reloj circadiano impone sobre la función miocárdica. El efecto es directo a través del reloj circadiano cardiomiocítico e indirecto a través de efectos centrales y periféricos del reloj sobre la conducta y el medio ambiente neurohumoral.
> Hipertensión
En la mayoría de las personas sanas hay variación diurna de la presión sistólica y diastólica, en general paralela a la variación circadiana de los sistemas que regulan la presión arterial, como la actividad simpática, el cortisol y la aldosterona.
La presión desciende por la noche, típicamente al finalizar la misma y al despertar la presión asciende. La falta de descenso tensional nocturno, en forma de hipertensión nocturna, tiene riesgo significativo de morbimortalidad cardiovascular que excede en mucho el de la hipertensión que se ve en el consultorio.
La hipertensión sin descenso nocturno (nondipping hypertension) se ha asociado con resistencia a la insulina, obesidad, síndrome metabólico y diabetes tipo 2.
La apnea del sueño puede ser un denominador común importante que relaciona la obesidad y el síndrome metabólico con la hipertensión sin descenso nocturno. La mejor oxigenación a través de presión positiva continua nocturna reduce la hipertensión nocturna, así como la secreción de catecolaminas y aldosterona.
Adaptar el tratamiento a los ritmos corporales personlaiza y optimiza el tratamiento de la hipertensión y puede ser una opción eficaz para disminuir el riesgo de ECV. Asimismo, la variación del patrón tensional diurno y nocturno parece ser un importante factor pronóstico de daño de órgano blanco y episodios cardiovasculares.
> Lípidos
Los lípidos tienen un papel fundamental en el riesgo y tratamiento de la ECV y metabólica, incluida su función como componentes del síndrome metabólico. En la actualidad existe evidencia creciente que sugiere que los relojes circadianos son importantes en la homeostasis lipídica, en especial en relación con la ECV, pero también con la nutrición y otras funciones corporales.
> Obesidad
Además del reloj hipotalámico central, hay relojes periféricos en tejidos clave incluido el tejido adiposo. Al ser la obesidad, especialmente la abdominal, un componente clave del síndrome metabólico, tiene un papel importante en el riesgo de DMT2 y en la sensibilidad a la insulina, así como en la ECV.
Se mencionó la importancia de los ritmos circadianos, entre ellos el reloj circadiano dentro de los adipocitos, en el desarrollo de obesidad. Como ya se dijo, hay también una relación estrecha entre la obesidad y la apnea obstructiva del sueño.
> Glucemia, tolerancia a la glucosa y efecto circadiano
Se sabe hace años que la tolerancia a la glucosa tiene un patrón diurno. La glucemia es más alta por la tarde, lo que indica que la tolerancia a la glucosa disminuye durante la tarde debido al ritmo circadiano del cuerpo. Este ritmo es independiente de la alimentación y depende del funcionamiento del reloj central.
Es así como la alteración de los ritmos circadianos alterará la homeostasis de la glucosa y que la prueba de tolerancia oral a la glucosa y la glucemia en ayunas siempre se deben realizar por la mañana, de lo contrario el resultado puede ser un falso diagnóstico de diabetes.
> Enfermedades asociadas y síndrome circadiano
• Hígado graso
La alteración circadiana podría ser importante en la patogénesis del hígado graso no alcohólico, que en la actualidad es la enfermedad hepática más frecuente en los países occidentales. Está muy asociado con el síndrome metabólico y su frecuencia continúa en aumento junto con las epidemias de obesidad y de síndrome metabólico.
La homeostasis metabólica se relaciona con el reloj circadiano y este participa en la regulación de la acumulación de triglicéridos hepáticos, la inflamación, el estrés oxidativo y la disfunción mitocondrial. Todos estos pueden contribuir a la patogénesis del HGNA.
• Depresión
Está comprobado que la depresión se asocia con la DMT2. Casi todos los pacientes con trastornos afectivos, entre ellos depresión, muestran alteraciones significativas de los ritmos circadianos. La fototerapia y otros tratamientos que afectan el reloj circadiano se emplean para la depresión. Es probable que estos tratamientos permitan la resincronización del ritmo circadiano.
• Trastornos del sueño
Las personas que sufren privación crónica del sueño o trabajan por turnos tienen alto riesgo de obesidad, DMT2 y síndrome metabólico. Estudios sugieren que estas situaciones producen desalineación entre los ciclos de sueño–vigilia, ayuno–alimentación y el ciclo luz–oscuridad. Esto a su vez produce procesos fisiológicos afectados por desequilibrio circadiano, entre ellos el metabolismo de la glucosa y los lípidos y la presión arterial, con el alto riesgo consiguiente de sufrir DMT2 y ECV.
Un estudio reciente demostró cambios epigenéticos en la metilación del ADN en los genes del reloj circadiano. Esto solo sucede en trastornos como la obesidad y la DMT2.
Conclusión
La evidencia acumulada que relaciona la alteración del ritmo circadiano con cambios en los hábitos de vida en nuestra sociedad exige hacer más hincapié en esta relación para prevenir de las enfermedades no trasmisibles.
Hasta ahora el síndrome metabólico fue el centro, pero no se debe ignorar que sus enfermedades asociadas están también potencialmente vinculadas a través de la alteración del sistema circadiano y/o modificaciones epigenéticas.
Desde hace tiempo ha sido un desafío para los investigadores determinar si los componentes y las comorbilidades del síndrome metabólico tienen el mismo origen etiológico. Desde una visión general holística, parece más que una coincidencia que cada uno de los componentes de riesgo cardíaco y las enfermedades clave se puedan vincular directamente a la alteración circadiana que implica trastornos de los relojes corporales central y periféricos.
Reconocer la relación con la alteración circadiana brinda la oportunidad de profundizar el conocimiento de las vías etiopatogénicas que conducen a lo que ahora sugerimos como el ‘síndrome circadiano’. Esta conexión con factores de riesgo conductuales tiene importantes consecuencias para el tratamiento y la prevención de las enfermedades no trasmisibles.
El síndrome metabólico es responsable de enormes costos socioeconómicos. Por lo tanto, presentado en la perspectiva del ‘síndrome circadiano’ y en relación con nuestro modo de vida actual, puede contribuir a desarrollar mayor interés en la prevención de la carga global de enfermedades no trasmisibles. Esto implica un ataque concertado y global, especialmente sobre la ‘diabesidad’ (la asociación de diabetes tipo 2 y obesidad) y la ECV, los problemas de salud pública más importantes de nuestros tiempos.
Reconocer el vínculo entre los factores conductuales de riesgo y la desorganización circadiana, el riesgo y la etiología de las enfermedades no trasmisibles más importantes, entre ellas la DMT2 y la ECV, tiene consecuencias significativas para la prevención no farmacológica y las estrategias terapéuticas.
Con el reconocimiento del ‘síndrome circadiano’, la medicina circadiana a través del tiempo y momento de exposición a la luz, el ejercicio, el consumo de alimentos, administración de medicamentos y el sueño, probablemente tendrá mucha mayor importancia para mantener la salud individual y poblacional en el futuro (Box 1).
Resumen y comentario objetivo: Dr. Ricardo Ferreira
Fuente: intramed.net






